
肝癌病理学检查是指经过手术切除的组织或经超声引导取得的穿刺活检标本送至病理科,由病理医生处理后,显微镜下观察细胞,参考临床资料,最终得出病理诊断的检查。病理检查的目的是为明确诊断,指导治疗,判断预后。
病理检查的标本来自于手术取出的病变组织或者是超声引导下的穿刺活检。
病理报告中内容很多,重点关注以下内容即可:
肿瘤细胞的类型
肿瘤数目和大小
肿瘤分化程度
癌栓
微血管侵犯(MVI)
卫星结节
手术切缘
淋巴结转移 以上因素可以用来帮助预测肿瘤的生长和扩散可能性,但存在高危因素并不绝对等同于很快会复发或者恶化,没有高危因素也不代表可以放松警惕。
适应证
所有肝切除术后的标本均需要进行病理检查。 另外,美国肝病协会指南指出,肝穿刺活检的适应证包括:
诊断性评估:
影像学检查显示的局灶性或弥漫性异常;
肝实质病变;
长期(即超过 6 个月)肝功能检查异常,在全面的无创评估后仍病因不明;
不明原因发热;
对已知的肝实质病变进行分期;
根据组织学分析结果制定治疗计划。
禁忌证
术后病理检查的禁忌证主要是肝切除术的禁忌证,包括:
肝脏穿刺的绝对禁忌证(这些情况不能做)有:
肝脏穿刺的相对禁忌证(这些情况比较危险)有:
肥胖;
合并有腹水的患者;
血友病患者;
右侧胸膜腔内感染;
合并有淀粉样变性的患者。
病人无法配合手术者;
严重的出/凝血功能障碍;
最近 7~10 天内使用非甾体抗炎药(包括阿司匹林);
拒绝输血或不能提供输血支持者;
疑似血管瘤、血管肿瘤或棘球蚴;
无法通过叩诊和/或超声来确定适当的活检部位;
肝外胆道梗阻患者。
病人基础状况差不能耐受手术;
有严重的出/凝血功能异常;
合并其他脏器严重损伤;
肝脏病变广泛难以彻底切除;
原发性肝癌患者多伴有肝硬化,若有黄疸、腹水、浮肿、出血倾向、门静脉高压、肝功能明显损害者。
注意事项
如果是术中取标本,按照手术前准备即可,包括术前禁食禁饮、麻醉前准备、调节血糖稳态及心肺功能等。
在超声引导下穿刺取得标本一般没有特殊的注意事项,注意穿刺部位无感染。如怀疑凝血功能障碍时,及时检查出血 / 凝血功能。
并发症
肝癌病理检查的并发症主要是穿刺并发症和手术并发症,包括:
死亡,在正规医院和有经验的医师操作下发生率很低;
疼痛,包括术后麻醉消退后疼痛以及穿刺活检后的疼痛。并且,疼痛是穿刺活检最常见的并发症,患者可出现右上腹和右肩钝痛;
出血,常见的术后并发症;
感染,包括术后感染,以及穿刺后一过性的菌血症和胆汁性腹膜炎;
器官损伤。
结果解读
个人信息。患者的病历号或门诊号,姓名,性别,年龄,标本取得的日期或手术日期。
标本。手术切下来的标本来自哪个器官或器官的哪个位置。例如肝脏第 5 段,胆囊等。
临床诊断。医生依据术前病史和检查所下的诊断。例如原发性肝癌。
肉眼所见。不需要借助显微镜,描述凭肉眼所见的标本特点。包括标本来自哪里(肝脏或胆囊)、肿瘤大小、数目、颜色、有没有坏死、肿瘤周围有没有膜包裹、膜是否完整、有没有瘤栓、肿瘤旁边有没有其他小肿瘤、有没有肝硬化结节、手术切缘距离肿瘤有多远等。
镜下所见。通过显微镜所观察到的肿瘤细胞特点,例如细胞大小、形态、排列成什么形状、肿瘤细胞与周围血管,神经组织的关系等。
免疫组化。有的类型的肿瘤细胞在显微镜下的样子很相似,难以鉴别彼此,但其实不同类型肿瘤细胞上都有特定的标记物,标记物可以和特定颜色的染料结合,医生可以借助染料将细胞染色,用不同的颜色判断肿瘤细胞的类型。
病理诊断。简要总结以上信息,包括肿瘤性质、来源于哪里、恶性程度、特殊的生物学行为以及重要指标等。
病理报告首先会描述切除的肿瘤有多少个,每个的大小以及分别位于肝脏的哪个位置。这些信息一般由外科医生根据术前 CT/MRI 结果和术中情况判断,病理医生也会再次核对。
简单了解肝脏的解剖,便于理解切除的肿瘤位于肝脏的位置。整个肝脏可以简单分为左半肝、右半肝和尾状叶三个部分,也可以更细致的分为 8 个段,段的英文为 Segment,缩写为 S,例如报告中 S1 表示肿瘤位于 1 段,如果肿瘤刚好位于 4 段和 5 段的交界,可以表示为 S4/5。肝脏分段的位置见下图。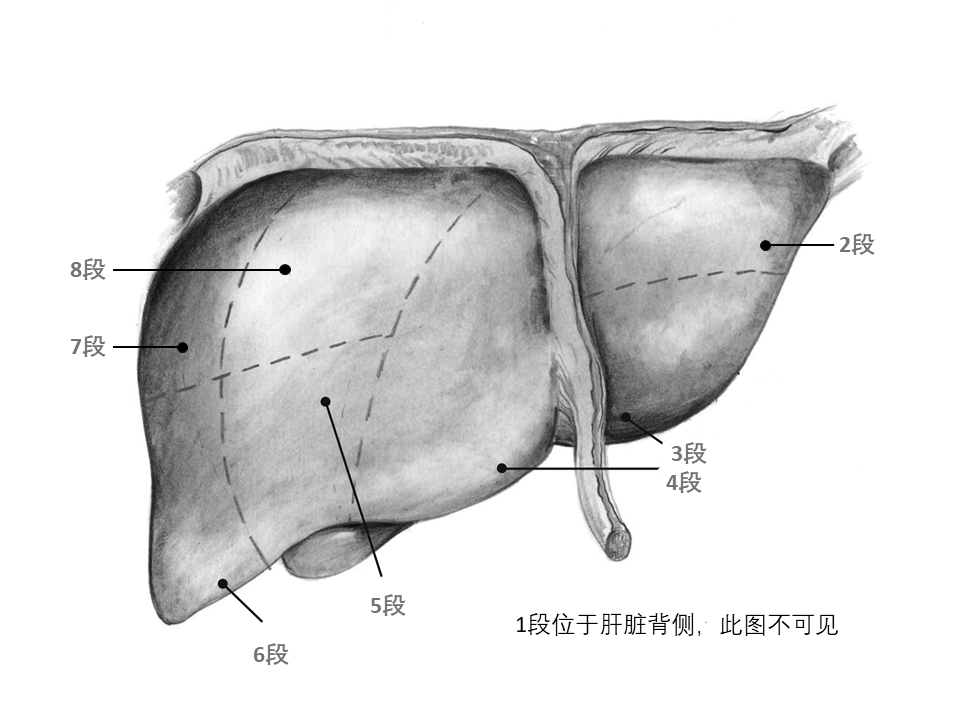
图片改编自《Glissonean pedicle transection method for hepatic resection: a new concept of liver segmentation.》
肝脏由多种不同的组织细胞构成,包括肝细胞,胆管细胞,血管上皮细胞等等。肝癌是一个统称,病理报告会描述肿瘤来源的细胞类型,而不同来源的恶性肿瘤在临床表现,治疗方法和预后上具有很大的差别,细分为:
准确记录的肿瘤数目和大小可以反映肝内病灶的严重程度,也影响了肿瘤早中晚的分期。需要注意术前 CT/MRI 报告的肿瘤数目和大小,与病理报告中描述的可能有出入。 肿瘤大小的差异主要由测量方法和误差所引起,一般相差不会太明显。如果肿瘤数目有差别,需要考虑影像报告中对可疑病灶的判断是否准确,外科医生术中是否认为某些影像上的可疑病灶并不需要切除,或者其他特殊情况。这些需要患者与医生沟通。
分化是肿瘤细胞恶性程度的等级,病理医生通过显微镜下观察肿瘤细胞的异常程度来判断。 肝癌可以分为 3 个等级:高分化、中度分化或低分化,另外国际上也可依据 Edmondson-Steiner 分级按分化程度从好到差分为 Ⅰ 、II、III、Ⅳ 级。 高分化意味着肿瘤细胞和正常细胞更相似,低分化意味着肿瘤细胞显得更原始,更野蛮,所以低分化的肿瘤通常生长或扩散更快。
如果肿瘤细胞侵犯进入血管或者胆管中生长,当肿瘤增大到一定程度,就可以在 CT/MRI 或者手术标本中通过肉眼看到管道内的肿瘤,称为癌栓。
一旦肿瘤侵犯血管或胆管形成癌栓,意味着肿瘤细胞容易通过血流或者胆管扩散转移到肝脏其他位置或远处的器官
。即便手术切除可见的肿瘤和癌栓,体内仍然存在已经游离的肿瘤细胞,术后复发的风险也很高。但这并不意味着肿瘤绝对已经扩散或无法治愈。通过术后的辅助治疗,能在一定程度上减少复发风险。
血管癌栓指肉眼可见的侵犯血管癌栓,而 MVI 主要指肉眼不可见,但在显微镜下观察到在细小的血管腔内的癌细胞团。MVI 提示少数的肿瘤细胞已经侵犯到细小的血管,患者术后也有较高的复发风险。 这些细小的 MVI 可能分布于肿瘤旁的不同位置,而显微镜下的检查只能取几个位置抽样观察,如果取材不全,检出率也会受到影响。据统计,肝癌 MVI 的发生率为 15%~57.1%。目前推荐按照下图所示取 7 个点进行检查。 MVI按照严重程度分为 3 个级别:
卫星结节也被描述为子灶,顾名思义,主要是指主要的大肿瘤周围的正常肝组织内,出现的肉眼或显微镜下可见的小癌灶。有人认为卫星结节是起源于 MVI,当 MVI 和卫星结节不易区分的时候,可诊断为卫星结节。 卫星结节发生率和肿瘤的大小有关,在小于 5cm 和大于 5cm 的肝癌中发生率分别为 7% 和 23%。 出现卫星结节说明肿瘤开始向外播散,可能导致手术无法彻底切除全部肿瘤,因此,卫星结节也与术后复发相关。
这些结果提示患者是否具有较高的术后复发可能性。大部分的肝癌复发出现在术后2年内,对于高风险患者,医生可能会更密切的安排复查随访。如果不幸复发,也能够尽早发现肿瘤,及时治疗,仍然可以有效的控制肿瘤,改善患者的预后。 此外,有研究提示具有高危复发风险的患者,通过术后辅助性治疗,例如介入或者靶向药物治疗,有可能减少复发。医生会根据患者的整体情况,决定是否有必要在术后进一步治疗。
外科医生为了尽可能的将肿瘤切除干净,会在距离肿瘤一定范围的位置将肿瘤和周围的肝组织一并切除。病理医生在标本上进一步检查,确认切线位置的肝组织中是否有残留的肿瘤细胞。如果切缘可见肿瘤细胞,或者切缘阳性,意味着肝脏中可能还有肿瘤没有切干净。
大部分情况下,外科医生为了达到肿瘤治疗的根治性,会保证足够的切缘,只有在少数情况下会出现切缘阳性的情况,例如肿瘤侵犯范围较大,数量多,无法彻底切除肿瘤;或者由于肿瘤与周围重要血管、胆管等组织关系紧密,为了保护重要管道和器官,无法保证足够的切缘。
在切缘阳性的情况下,患者应该与医生沟通,考虑后续的治疗办法。
淋巴结是否有转移是影响肿瘤分期的重要因素,其中淋巴结转移的数目更关键。
肝细胞癌较少见淋巴结转移,切除的标本中可能不包括淋巴结。而胆管细胞来源的肝癌较容易出现淋巴结转移,外科医生会切除特定位置或者可疑的淋巴结,送由病理医生判断是否有转移。
病理报告包括清扫的淋巴结具体大小和位置,例如门静脉旁,胆总管旁等。淋巴结的数目以简洁的分数形式表示,例如 3/12,分母 12 表示送检了 12 枚淋巴结,分子 3 表示其中 3 枚淋巴结有转移。
大部分的肝癌与病毒性肝炎相关,其中以慢性乙型、丙型病毒性肝炎占大部分。
慢性肝炎会导致肝脏反复炎症和修复过程,造成肝脏纤维化并慢慢变硬,形成大小不等的肝内结节,这个过程通常持续 20 年。
部分肝硬化结节可能会发生恶变,形成肝癌。因此,肝癌的患者往往同时伴有肝硬化的情况。肝硬化会影响肝脏的正常生理功能。
对于有肝炎的患者,病理报告中还会描述肝炎的炎症活动程度及肝纤维化程度,由轻到中分别按 G0~ G4 分级和 S0 ~ S4 分期。这些结果提示患者需要关注肝功能变化的情况。
肝癌的形成是细胞逐渐由正常到异常改变的过程,在不同阶段表现为特殊的形态,这些形态可称为癌前病变。
报告中会描述所见的各种形态,如果已经明确恶性肿瘤的诊断,患者并不需要过多关注癌前病变。 肝细胞癌癌前病变包括:
除了通过肉眼和显微镜观察肿瘤细胞的形态结构,病理医生还需要用特殊的肿瘤标记物来协助诊断肝癌,称为免疫组化检查。这些标记物主要用于诊断肿瘤的来源,因此主要是供医生参考,患者通常不需了解。
肝细胞异型增生:细胞变大(大细胞改变)或变小(小细胞改变)
异型增生灶:小细胞改变形成的 1 mm 以下病灶
低度异型增生结节:大细胞改变构成的结节
高度异型增生结节:小细胞改变构成的结节
肝细胞腺瘤。 肝内胆管癌的癌前病变包括:
胆管上皮内瘤变:分为低级别和高级别
胆管管内乳头状肿瘤:分为低级别和交界性或高级别
M0:未发现MVI
M1(低危组): ≤5个 MVI,且发生于近癌旁肝组织区域(≤1cm,下图 A~F 位置)
M2(高危组):>5个 MVI,或 MVI 发生于远癌旁肝组织区域(>1cm,下图 G 位置)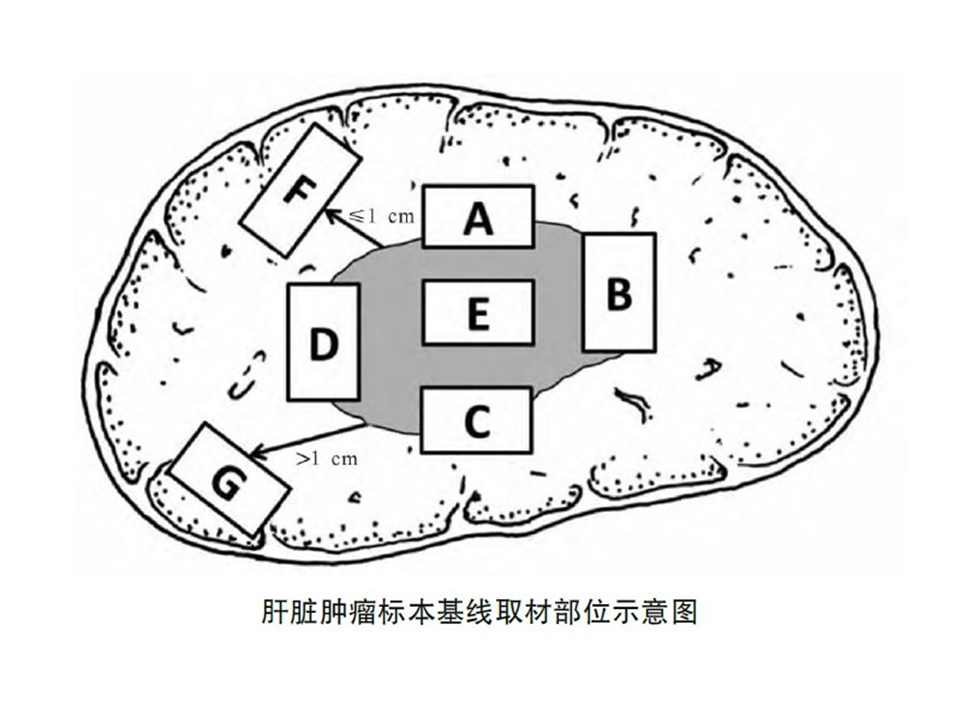
肝细胞癌:肿瘤来源于肝细胞,常见有细梁型、粗梁型、假腺管型和团片型等,肝细胞来源的肿瘤占肝癌的大多数。
胆管细胞癌:肿瘤来源于肝脏中的胆管细胞,腺癌最为常见。
混合细胞癌:肿瘤中既有肝细胞的成分,也有胆管细胞的成分。
肝转移瘤:发生于肝外的恶性肿瘤细胞,通过血流等途径扩散转移到肝内而形成的肿瘤,具体的病理类型和肝外病灶的类型有关。最常见的肝转移瘤为结直肠癌肝转移。
更多信息
病理检查是肿瘤诊断的金标准,病理检查阳性即代表确诊。
病理检查是术后检查或者在超声引导下穿刺,没有扩散的风险。
看病理报告的第一步,是确定拿到的报告是自己的。
这步简单而重要,一旦错漏会造成严重的后果。提醒大家要核对姓名,年龄,其中尤其注意病历号,因为姓名年龄都有可能会重复,而病历号具有唯一性。此外,要注意标本取得的时间,是否与手术日期相符合。